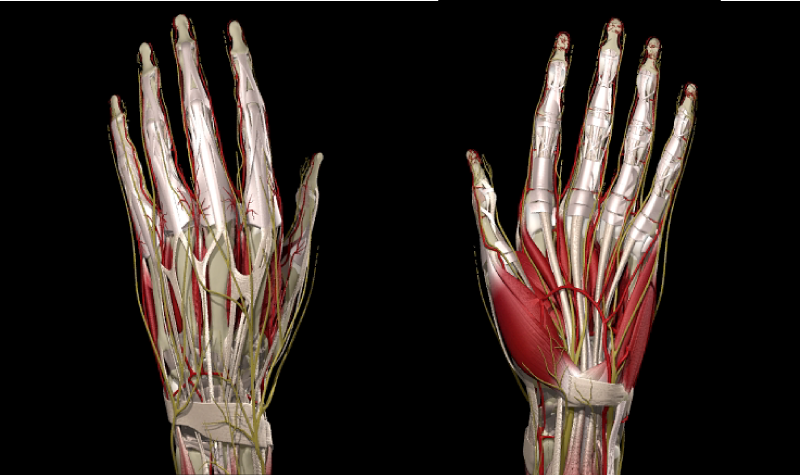
手および上肢の外傷や疾病に対する専門的治療を提供するほか、マイクロサージャリーによる再接着、組織欠損再建、知覚や運動麻痺の再建も行います。
特徴
手の外科とは
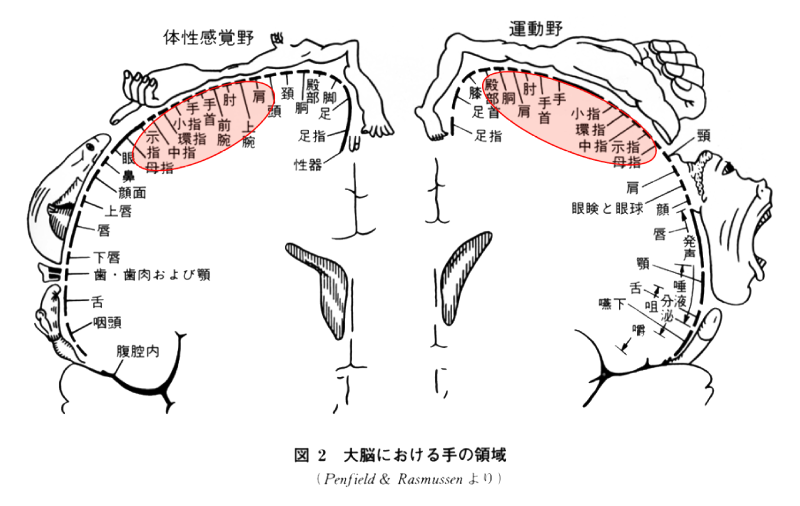
手は「第二の目」といわれるように繊細な知覚を有し、複雑な運動が可能であることから、人類は手を使うことによって道具を作り文明を発展させてきました。この繊細な知覚と複雑な運動に対応するため、手の感覚や運動に関連する領域は人間の大脳のかなりの部分を占めています。
また、手のはたらきについて考えると、繊細な知覚と複雑な運動によるつまみや、にぎり、食事、整容動作、書字などの総合機能の他、握手や合図などの意思表示も行う身体の「社会的部分」ということができます。
普段は意識せずに用いている手も、ひとたび怪我や病気でそのはたらきが制限されると、日常生活や仕事に大きな支障となり、時には人生設計の変更を要することもあります。
このような複雑な手の怪我や病気を取り扱う臨床部門は「手の外科」と呼称され、専門の訓練を受けた手の疾患に対する十分な知識と技術を持った専門の医師が診療に当たっています。
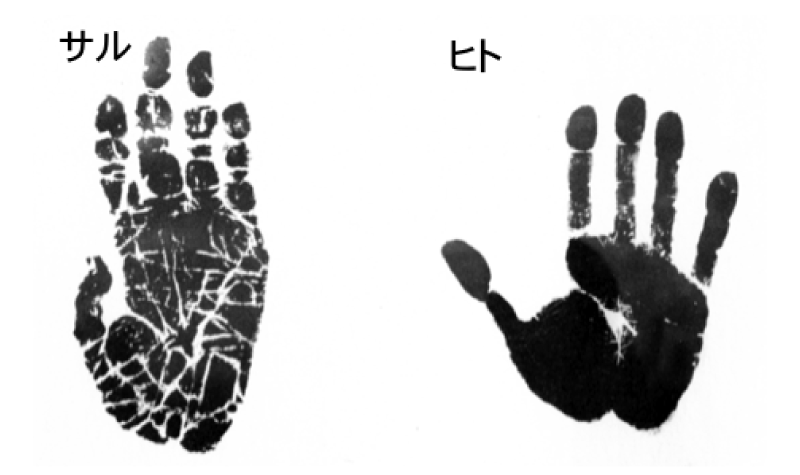
ヒトの手は親指が発達し、それによるつまみ動作が可能
手 その機能と解剖 改訂2版(金芳堂)から
あつかう疾患
対象部位
肩から下の部分、腕、肘、手首、指などの上肢全体の怪我や病気を専門にあつかいます。また、頚部の脊髄から出た神経が腕に向かう途中の腕神経叢という神経が複雑に入り組んだ部分の損傷もあつかいます。
対象疾患
- 手や肘の骨折、脱臼、靭帯損傷、捻挫などの外傷
- 手の神経、血管、筋肉の外傷
- 肘関節の変形による痛みや動きの制限
- 手首の痛み
- 肘から指の痛み、しびれ、麻痺(動きが悪い)
- 手指の腱(すじ)の障害による手指の動きの制限
代表的な疾患名
腕神経損傷、肘部管症候群、手根管症候群、デュプイトラン拘縮、キーンベック病、ドケルバン病、テニス肘、神経損傷、神経麻痺、腱損傷、腱鞘炎、指切断、舟状骨骨折、橈骨遠位端骨折、合指症、多指症、ガングリオン、関節拘縮、母指CM関節症、など
手の外科の特殊性
手には細かな神経、血管、腱などが集中しているため、一度の外傷でそれらの複数組織が同時に損傷されてしまうという特殊性があります。したがって、骨、腱、神経、血管、皮膚などの全ての組織の取り扱いに長けておらなければならず、後述するマイクロサージャリーによる再接着や組織移植などの高度な機能再建も時に必要となります。さらには、露出部位である手の治療に当たっては「使える手」を重視しつつ整容への配慮も大切になります。このため、整形外科、形成外科、末梢神経外科、マイクロサージャリーの要素を取り入れた高度に専門化された診療が必要となります。